RM PELVICA
Tecnica diagnostica per immagini che permette, tra le altre, di studiare la struttura dell'ovaio e per individuare eventuali lesioni neoplastiche.
DIAGNOSTICA DELLE PATOLOGIE OVARICHE
Una guida informativa: dalle ovaie normali alle lesioni maligne
In questa pagina forniamo una panoramica delle varie condizioni patologiche che possono interessare le ovaie, dalle loro caratteristiche normali alle diverse cisti e neoplasie. La guida esplora i cambiamenti fisiologici durante il ciclo ovarico, le caratteristiche delle cisti follicolari e luteali, la sindrome dell'ovaio policistico, le neoplasie benigne e maligne, e altre condizioni come l'edema ovarico massivo e la torsione degli annessi. Una diagnostica basata su risonanza magnetica (RM) e altri strumenti di imaging, offrendo preziose informazioni per la diagnosi e il trattamento delle patologie ovariche.
Ovaie normali
Durante il ciclo mestruale, le ovaie nelle donne in età riproduttiva attraversano varie fasi, includendo lo sviluppo del follicolo, l'ovulazione, e la formazione e regressione del corpo luteo. Generalmente, le ovaie si trovano nella fossa ovarica e sono ben visibili con la risonanza magnetica (RM). In immagini T2-pesate, la corteccia ovarica mostra intensità inferiore rispetto alla midollare e può contenere piccole cisti fisiologiche, variabili durante il ciclo. Nel periodo preovulatorio, i follicoli dominanti possono raggiungere dimensioni di 17-25 mm, mentre dopo l'ovulazione, il corpo luteo può apparire come una cisti con pareti spesse. In menopausa, le ovaie appaiono come strutture di bassa intensità in T2.
Cisti superficiali da Inclusione
Queste piccole cisti si trovano frequentemente nelle ovaie postmenopausali e non si trasformano più in follicoli o corpi lutei.
A seguire le diverse formazioni cistiche. >>>
Cisti Follicolari
Le cisti follicolari si formano quando i follicoli non regrediscono o non ovulano. Di solito variano da 3 a 8 cm, raramente superano i 5 cm, e possono contenere fluido o sangue. Se superano i 5 cm, dovrebbero essere monitorate ecograficamente poiché possono essere confondibili con cisti neoplastiche. Spesso regrediscono spontaneamente entro due cicli mestruali.
Cisti del Corpo Luteo
Queste cisti si sviluppano quando il corpo luteo non regredisce dopo l'ovulazione e sono visibili alla fine della fase luteale o durante la gravidanza. Hanno diametri tra 2,5 e 6 cm e possono avere pareti spesse. La RM mostra variabili caratteristiche di segnale, a volte con emorragie. L'ecografia può monitorare la regressione, ma in caso di sanguinamento massivo, la RM è cruciale per diagnosticare correttamente.
Sindrome dell'Ovaio Policistico (SOPC)
La SOPC colpisce circa il 20% delle donne in pre-menopausa ed è caratterizzata da iperandrogenismo e anovulazione cronica. RM mostra ovaie leggermente ingrandite con piccoli follicoli periferici e stroma centrale voluminoso. La diagnosi può escludere altre condizioni di iperstimolazione ormonale.
Iperstimolazione Ovarica e Sindrome da Iperreazione Luteinale
L'aumento dei livelli di hCG può causare ingrossamento ovarico bilaterale con cisti della teca luteinica, che possono provocare tensione addominale. Se l'aumento di hCG è indotto, la condizione è detta iperstimolazione ovarica; se naturale, è iperreazione luteinale. RM può differenziare queste condizioni da tumori ovarici cistici.
Cisti Endometriali
Le cisti endometriali, comuni nella pelvi, contengono emoderivati e mostrano alta intensità in T1 e bassa in T2. RM è altamente sensibile e specifica per la diagnosi, distinguendole da cisti dermoidi tramite saturazione del grasso. Possono rompersi causando dolore acuto, con segni rilevabili in RM.
Cisti da Inclusione Peritoneale
Queste cisti derivano dall'accumulo di fluidi dovuti a ovaie attive o aderenze post-chirurgiche o infiammatorie. RM le mostra come masse cistiche uniloculari o multiloculari, con configurazioni tipiche che le distinguono da neoplasie ovariche cistiche.
Lesioni Solide, Solida e Cistica
Torsione degli Annessi
La torsione degli annessi causa dolore pelvico acuto e richiede intervento urgente per preservare la fertilità se l'ovaio non è necrotico. RM può diagnosticare torsioni mostrando un peduncolo vascolare arrotolato e alterazioni di segnale nello stroma.
Edema Ovarico Massivo
Rara condizione causata da torsione parziale o intermittente con ostruzione del drenaggio venoso, provoca ingrossamento ovarico senza necrosi. RM mostra follicoli incorporati, aiutando nella diagnosi differenziale da neoplasie.
Luteoma Gravidico
Condizione non neoplastica durante la gravidanza con ingrossamento bilaterale delle ovaie. RM mostra masse solide multinodulari, differenziandole da altre condizioni tramite caratteristiche del segnale.
Malattia Infiammatoria Pelvica (PID)
Causata da infezione ascendente, PID è trattata con antibiotici. RM può valutare accuratamente ascessi tubo-ovarici mostrando pareti irregolari e infiammazioni, aiutando nella diagnosi e trattamento.
Neoplasie Benigne
Le neoplasie benigne delle ovaie sono tumori non cancerosi come cistoadenomi sierosi e mucinosi, teratomi maturi (dermoidi) e fibromi. Queste neoplasie possono causare sintomi e richiedere trattamento per evitare complicazioni. La diagnosi tramite risonanza magnetica (RM) è fondamentale per una gestione adeguata.
A seguire le diverse formazioni neoplastiche benigne. >>>
Teratomi Cistici Maturi (Cisti Dermoidali)
Tumori a cellule germinali con segnale simile al grasso in RM, utili per identificare complicazioni come torsione, rottura e trasformazione maligna.
Struma Ovarii
Variante rara di teratoma con tessuto tiroideo. RM mostra cisti multiloculari con diverse intensità di segnale.
Cistoadenoma
Neoplasia cistica ovarica epiteliale, con aspetto uniloculare o multiloculare. Pareti spesse e setti possono suggerire malignità.
Cistoadenofibroma
Raro tumore con tessuto fibroso denso. RM mostra masse cistiche complesse con componenti solide
Tumori Solidi: Forme Solide e Cistiche
I tumori solidi dell'ovaio possono essere masse solide o cistiche, come fibromi, fibrothecomi e tumori a cellule della granulosa. La valutazione diagnostica, spesso tramite ecografia e risonanza magnetica, è cruciale per distinguere le caratteristiche benigne da quelle maligne. La gestione clinica varia in base alla natura, dimensioni e sintomi del tumore.
A seguire le diverse forme di tumori. >>>
Tumore di Brenner
Raro tumore epiteliale con segnale ipointenso in T2 e calcificazioni peculiari. RM, ecografia e CT possono suggerire diagnosi.
Fibromi/Tecomi
Tumori stromali benigni con segnale basso in T2 riflettendo tessuto collagene abbondante. Possono essere associati a Sindrome di Meigs.
Fibromatosi Ovarica
Rara condizione benigna con masse ovariche bilaterali e componenti fibrose, diagnosticabili tramite RM.
Tumori Stromali Sclerosanti
Tumori benigni con componenti cistiche e solide eterogenee. RM dinamica con contrasto può evidenziare ipervascolarità.
RM OVAIO
Criteri di malignità in diagnostica per immagini
Le principali caratteristiche di malignità in risonanza magnetica includono:
- Ispessimento della parete e irregolarità della parete
- Ispessimento settale e irregolarità dei setti
- Componenti francamente solide con o senza necrosi
Misurazioni e valutazioni:
- Ispessimento di 3 mm o superiore in ecografia e risonanza magnetica indica sospetta malignità
- Aumento del segnale dopo contrasto valutato qualitativamente
- Valutazione della vascolarizzazione tramite curve di enhancement dinamiche per indicare neoangiogenesi
- Localizzazione di patologie secondarie come diffusione peritoneale e linfoadenopatia
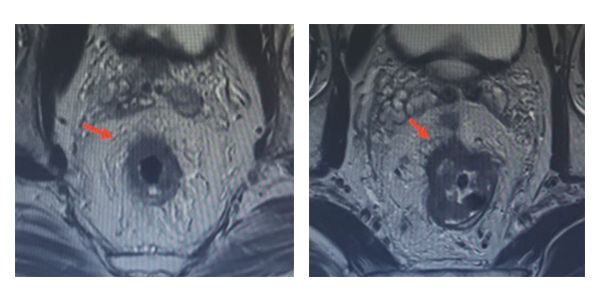
CASI DI TUMORE RETTALE CON INFILTRAZIONE DELLA SOTTOSIEROSA E DEL GRASSO MESORETTALE
RM RETTO
La risonanza magnetica (RM) è uno strumento essenziale nello studio del tumore del retto, in quanto fornisce informazioni dettagliate che sono cruciali per la pianificazione del trattamento chirurgico e oncologico. Ecco quando è indicata e cosa offre al chirurgo nello studio del tumore del retto
DIAGNOSTICA RM DEL TUMORE RETTALE
Indicazioni della RM nel tumore del retto:
1. Stadiazione preoperatoria:
- Tutti i pazienti con carcinoma rettale: La RM è indicata in tutti i pazienti con sospetto di carcinoma del retto per determinare l'estensione locale del tumore e per la stadiazione preoperatoria.
- Valutazione della profondità dell'invasione tumorale (stadio T): La RM permette di valutare la profondità di infiltrazione del tumore nella parete rettale ,strato mucoso e /o sieroso e nei tessuti circostanti.(vedi CRM e fascia mesorettale)
- Coinvolgimento dei linfonodi (stadio N): La RM è utile per rilevare la presenza di linfonodi regionali sospetti, che è un fattore importante nella pianificazione del trattamento.
- Estensione extramurale della parete vascolare
- Valutazione dell'invasione delle strutture circostanti: La RM è indicata per valutare se il tumore ha invaso strutture adiacenti come la fascia mesorettale, il peritoneo, o organi vicini (es. prostata, vescica, vagina).
2. Pianificazione chirurgica:
- Determinazione del margine circonferenziale di resezione (CRM): La RM permette di valutare la distanza tra il tumore e il margine mesorettale, noto come CRM (Circumferential Resection Margin). Se il CRM è coinvolto o troppo vicino, potrebbe essere necessario modificare la strategia chirurgica.
- Valutazione della fascia mesorettale: La fascia mesorettale deve essere adeguatamente visualizzata per pianificare una resezione mesorettale totale (TME), che è lo standard chirurgico per il tumore del retto.
3. Determinazione della strategia di conservazione degli sfinteri.
4. Localizzazione del tumore:
- La RM aiuta a determinare la posizione precisa del tumore rispetto all'apparato sfinterico, il che può influenzare la decisione di eseguire una resezione anteriore bassa o una resezione abdominoperineale, in base alla possibilità di preservare gli sfinteri.
5. Valutazione della risposta alla terapia neoadiuvante:
- Pazienti sottoposti a chemio-radioterapia: Nei pazienti che ricevono trattamento neoadiuvante (chemio-radioterapia), la RM è utilizzata per valutare la risposta tumorale prima della chirurgia.
RM RETTO
Cosa serve al chirurgo dalla RM:
1. Stadiazione accurata (TNM):
- La RM fornisce al chirurgo una stadiazione accurata, fondamentale per decidere se il paziente debba essere trattato con chirurgia primaria, neoadiuvante o se sia necessario un approccio diverso.
2. Valutazione del CRM:
- Il chirurgo ha bisogno di sapere se il margine circonferenziale di resezione è libero da malattia, per evitare resezioni incomplete che aumenterebbero il rischio di recidiva locale.
3. Pianificazione del tipo di resezione:
- In base alla localizzazione (retto basso,intermedio,alto e distanza dall’ ano ) e all'estensione del tumore, la RM aiuta a decidere se eseguire una resezione anteriore bassa, una resezione abdominoperineale o altre procedure.
4. Informazioni su possibili complicanze:
- Identificare in anticipo eventuali complicanze, come la presenza di fistole, estensione ai nervi o invasione vascolare, che potrebbero influenzare la scelta della tecnica chirurgica.
5. Monitoraggio della risposta alla terapia:
- Valutare se la terapia neoadiuvante ha ridotto la dimensione del tumore e se è possibile procedere con una chirurgia meno invasiva.
Queste informazioni ottenute dalla RM sono cruciali per il chirurgo, poiché consentono di pianificare un intervento che massimizzi le possibilità di rimozione completa del tumore, minimizzando al contempo il rischio di recidiva e preservando la qualità della vita del paziente.
DIAGNOSTICA RM ADDOME INFERIORE
RM FISTOLA PERIANALE
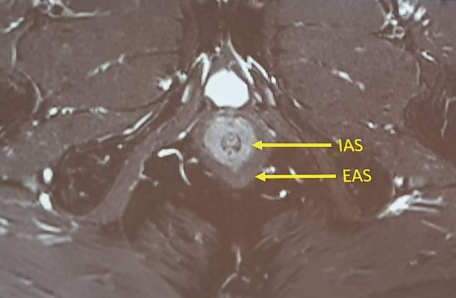
ANATOMIA DEL CANALE ANALE:
- SFINTERE ANALE INTERNO (IAS)
- SFINTERE ANALE ESTERNO (EAS)
PRENOTAZIONI VISITE SPECIALISTICHE
La risonanza magnetica (RM) è considerata indispensabile nello studio delle fistole anali per diverse ragioni. Ecco i principali punti che rendono la RM una modalità di imaging cruciale per questa condizione:
1. Dettagli anatomici:
La RM offre una visualizzazione dettagliata ,ad elevata risoluzione spaziale e delle strutture anatomiche del pavimento pelvico, in particolare degli sfinteri anali, consentendo grazie anche all’ ottima differenziazione contrastografica delle strutture in esame , di identificare con precisione il percorso della fistola, la sua origine e le sue ramificazioni. Questo è particolarmente importante per la pianificazione chirurgica.
2. Classificazione della fistola:
La RM permette di classificare le fistole secondo il sistema di Parks (inter-sfinterica, transfinterica, soprasfinterica, extrasfinterica), che è fondamentale per determinare l'approccio terapeutico più adeguato.
3. Distinzione tra fistole complesse e semplici:
La RM aiuta a distinguere le fistole semplici da quelle complesse, identificando la presenza di tratti secondari o cavità non drenate, che possono alterare significativamente la gestione clinica.
4. Identificazione di complicanze:
La RM è in grado di identificare con precisione (sequenze in diffusione ,mappe adc e sequenze contrastografiche) complicanze come ascessi, cavità suppurative e sepsi perianale, che possono non essere rilevate con altre tecniche di imaging o clinicamente.
5. Esame:
paziente in posizione supina a cui non viene richiesta l’ apnea .Durata 20 minuti.Spesso non utilizzato il mezzo di contrasto soprattutto in presenza di fistole semplici.
6. Monitoraggio post-operatorio:
La RM è utilizzata anche per monitorare la guarigione post-operatoria e per rilevare eventuali recidive, grazie alla sua capacità di visualizzare i tessuti molli con grande accuratezza.
7. Assenza di radiazioni:
A differenza della TC (tomografia computerizzata), la RM non utilizza radiazioni ionizzanti, rendendola una scelta sicura, soprattutto per pazienti giovani e per studi ripetuti.
Questi aspetti fanno della risonanza magnetica lo strumento di scelta per la diagnosi e la gestione delle fistole anali, soprattutto nelle situazioni più complesse o in cui le altre tecniche diagnostiche sono meno efficaci.




